
Financiamiento de la atención primaria en salud (APS):
desafíos para América Latina y el Caribe
Encuentra aquí la versión en pdf (Cápsula del GES No. 33)
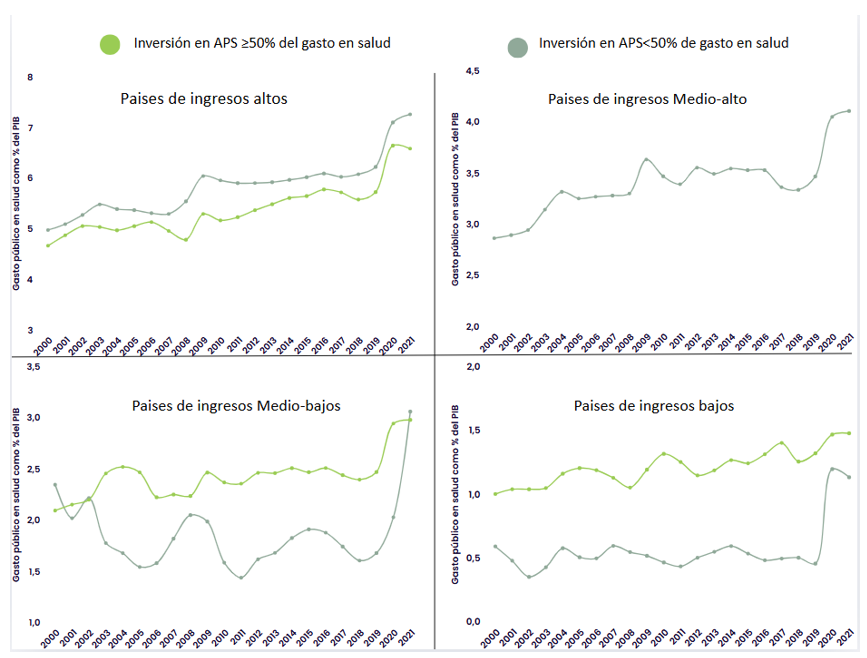
Figura 1. Inversión en APS y gasto público como % del PIB 2021
Nota: Para el análisis, se seleccionaron países según su nivel de ingreso, conforme a la clasificación del Banco Mundial. A partir de esta categorización, se identificaron dos grupos: aquellos que destinan el 50 % o más del gasto total en salud a la Atención Primaria en Salud (APS), y aquellos cuya inversión en APS representa menos del 50 %. Con base en esta división, se analiza la tendencia del gasto en salud como porcentaje del PIB, explorando posibles patrones según el nivel de ingreso y la priorización de la APS.
Fuente: Elaboración propia con datos del Banco Mundial y OMS
La Atención Primaria en Salud (APS) es considerada un componente esencial para lograr la Cobertura Sanitaria Universal (CUS) (OMS, 2023). De hecho, la APS está presente en compromisos políticos y en declaraciones de política, como Alma-Ata (1978), Astana (2018) y el Pacto 30•30•30 (2019). Asimismo, la APS constituye un eje central en las discusiones sobre las reformas de los sistemas de salud. Entre sus beneficios, se destaca la capacidad para mejorar la equidad, promover la salud y reducir los riesgos de enfermedad, lo que, a su vez, puede disminuir la necesidad de atención médica secundaria y terciaria, que suele ser costosa.
A pesar de los beneficios que la APS promete para los sistemas de salud, su financiamiento es insuficiente. Además, el acceso a estos servicios es desigual, la calidad es deficiente y su utilización continúa representando un pago de bolsillo para los usuarios, lo que incrementa el riesgo financiero para las familias o profundiza su condición de pobreza (The Lancet Global Health, 2022).
Esta cápsula del GES explora el estado del financiamiento de la APS, cómo se mide el gasto en esta área y los retos que enfrenta en la región de América Latina y el Caribe (ALC).
Cuadro 1. Gasto en salud, esperanza de vida y cobertura universal en países
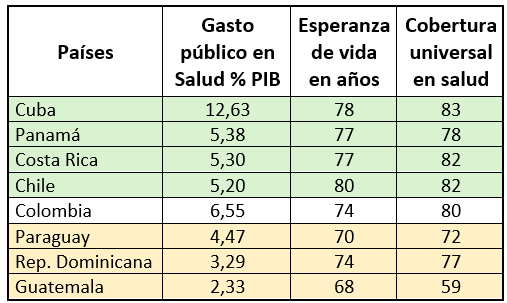
Nota: Los países fueron clasificados según sus resultados en salud y el nivel de inversión en salud En color verde se agrupan aquellos con mayor inversión en salud y mejores indicadores, como Cuba, Panamá, Costa Rica y Chile. En color naranja se encuentran países con menor inversión en salud como Paraguay, República Dominicana y Guatemala. Colombia se ubica en un nivel intermedio dentro de esta clasificación
Fuente: Datos del Banco Mundial y OMS
¿Qué es la APS?
Desde su formulación en 1978, el concepto de APS ha evolucionado y ha sido interpretado de distintas maneras. La APS se ha utilizado para referirse a la atención especializada, conjunto de actividades, puerta de entrada al sistema de salud, una estrategia para organizar los sistemas de atención, un enfoque centrado en la comunidad, entre otras (Rathe et al, 2022). Con el objetivo de unificar este concepto y orientar las acciones futuras a nivel mundial, nacional y local, la OMS y UNICEF definieron la APS como:
“Un enfoque de la salud que incluye a toda la sociedad y que tiene por objeto garantizar el mayor nivel posible de salud y bienestar y su distribución equitativa mediante la atención centrada en las necesidades de la gente tan pronto como sea posible a lo largo del proceso continuo que va desde la promoción de la salud y la prevención de enfermedades hasta el tratamiento, la rehabilitación y los cuidados paliativos, y tan próximo como sea posible del entorno cotidiano de las personas».
Por su parte, la Comisión de Salud Global de The Lancet (2022), favorece el uso de una definición operativa basada en plataformas de prestación de servicios, desde donde se proporciona una amplia gama de intervenciones esenciales y rentables a nivel comunitario. Estas plataformas se relacionan con servicios de salud pública basados en la población, servicios de salud comunitarios, centros de salud y hospitales de primer nivel.
Aunque existen diversos modelos de APS, la mayoría comparten un enfoque integral, preventivo y de promoción de la salud, poniendo un énfasis especial en la participación de la comunidad (Rathe et al, 2022). Desde el punto de vista funcional, la APS va más allá de la atención inicial, abarca todos los niveles del sistema de salud y se constituye como el pilar esencial para garantizar la continuidad y calidad de la atención. Se espera que la APS impulse la equidad y el acceso a los servicios de salud, mejore el desempeño de la atención, favorezca la rendición de cuentas, y optimice los resultados de salud. Además, contribuye a fortalecer la protección social, los sistemas alimentarios, la educación y los factores ambientales.
Desde una perspectiva económica la APS ha demostrado, particularmente en países de ingresos altos, que al brindar servicios clave en el nivel más bajo del sistema de salud se puede reducir la necesidad de admisiones hospitalarias innecesarias, prevenir reingresos evitables y limitar el uso inadecuado de los servicios de urgencias (The lancet, 2022). Para su implementación eficaz, se requiere contar con equipos interdisciplinarios capacitados, condiciones laborales adecuadas, tecnologías sanitarias suficientes y apoyo de especialidades médicas (Almeida et al., 2018).
¿Qué se espera del financiamiento de la APS?
Según The Lancet (2022), es necesario que todos los países incrementen y mejoren la inversión en APS, movilizando fondos públicos, asignando y protegiendo fondos suficientes para la APS e incentivando a los proveedores a mantener la salud de las poblaciones, de manera que coloquen a las personas en el centro y aborden las inequidades.
En esta línea, el Pacto 30-30-30 (2019) insta a los países de la región a fortalecer la APS como eje del sistema de salud. Se propone que el gasto público en salud alcance al menos el 6% del PIB, destinando al menos el 30% de ese monto al primer nivel de atención para 2030. Este enfoque busca mejorar la capacidad resolutiva de la APS, articular las redes de servicios y reemplazar los pagos directos con nuevos recursos públicos para evitar la exposición a gastos catastróficos y el empobrecimiento como consecuencia de eventos o condiciones de salud.
Dificultades de las mediciones del gasto en salud
Diversos artículos han reflexionado sobre las virtudes de la APS y otros han corroborado sus efectos positivos en los resultados sanitarios, sin embargo, no se tiene claro cuáles son las tendencias y los recursos asignados a la financiación de la APS (Shaw et al ,2015).
Aunque se reconoce ampliamente la importancia de la APS, no hay un consenso mundial sobre qué constituye exactamente, lo que dificulta la medición y la presentación de informes sobre los niveles de gasto en APS. No sólo no existe un enfoque consensuado para estimar el gasto, tampoco existe una base de datos global y estandarizada que permita comparar el gasto en APS entre países. (the Lancet,2022).
La Organización para la Cooperación y el Desarrollo Económico (OCDE) y la OMS han planteado alternativas para la medición del gasto en APS. La primera realiza la medición contemplando la APS como atención básica, y considera únicamente servicios en proveedores ambulatorios, y la segunda la contempla como primer contacto, con una mayor amplitud de bienes y servicios. En esta medición se destacan grandes diferencias, pues aplicando la metodología en países de América se puede identificar grandes discrepancias en los resultados (Rathe et al,2022).
Para su medición, la OCDE incluye servicios de atención ambulatoria y domiciliaria, general, curativa, dental y algunas categorías de servicios preventivos tales como: educación para la salud, vacunaciones, detección temprana, seguimiento a grupos sanos; también excluye la administración del sistema de salud y su financiamiento y; medicamentos (venta libre y prescritos). Por su parte, la OMS además de incluir los servicios contemplados por la OCDE, agrega la atención ambulatoria y domiciliaria de largo plazo y amplía el componente preventivo, con la vigilancia epidemiológica y la preparación para desastres y emergencias, el 80% del gasto en bienes médicos (medicamentos, anteojos y ayudas de audición y prótesis) y el 80% del gasto en administración del sistema de salud y su financiamiento.
Se obtienen resultados con marcadas diferencias al aplicar estas metodologías, representando un gasto mayor cuando se aplica la metodología de la OMS en comparación con la de la OCDE. Esto se puede evidenciar en el trabajo de Rathe et al (2022), que al aplicar estas metodologías en tres países de América Latina en el año 2017, los resultados para la OMS y OCDE, serían: México (43,6% vs 15.1%); República Dominicana (41,1 vs 5,75%) y Costa Rica (31,4% vs 5,7%), concluyendo que la definición extensa de la APS como primer punto de contacto de la OMS permite incluir servicios que reflejan la manera en que los países brindan atención a su población, mientras que limitar la APS a proveedores ambulatorios, como lo hace la OCDE, restringe considerablemente su medición y excluye intervenciones esenciales dentro del concepto de APS, como los servicios preventivos colectivos.
La APS en América Latina y el Caribe
Desde 1990, se han venido implantando reformas estructurales a los sistemas de salud de la región, y entre los puntos de reformas se ha incluido el fortalecimiento de la APS como eje central para mejorar el acceso y reducir las inequidades en salud. Aunque se han desarrollado diversos modelos de APS, la mayoría comparten enfoques integrales, preventivos y de promoción de la salud, con énfasis en la participación comunitaria (Herrera et al, 2024). Dentro de las estrategias de APS implementadas en diversos países de la región desde la promulgación de Alma Ata se destacan los presentados en el cuadro 2.
Cuadro 2. Estrategias de APS en países de ALC

Fuente: Rojas y Gil (2021).
A pesar de estos esfuerzos, muchos países siguen priorizando modelos centrados en hospitales, alta tecnología y curación, más que en la prevención. Además, las condiciones históricas y sociopolíticas han limitado el desarrollo sostenible de la APS, con intervenciones a menudo cortoplacistas.
A pesar de las dificultades en la región para la implementación de la APS, se han evidenciado avances en las tasas de inmunización, aumento en el gasto per cápita en salud, baja la mortalidad infantil, materna y por causas evitables, así mismo las políticas implementadas en las últimas décadas orientadas a la cobertura universal, han permitido aumentar el financiamiento, reducir gastos catastróficos, mejores indicadores de salud y reducción de las desigualdades (Almeida et al, 2018)
Con respecto al gasto, Cid et al (2020) realizaron la medición del gasto en APS en América, considerando la APS con enfoque de primer nivel de atención. Se encontró un gasto en el primer nivel de atención o atención primaria, como porcentaje del gasto público en salud en variable, fluctuando entre 12,5% en Estados Unidos y 44,2% en El Salvador. Al agruparlos se encuentran dos países atípicos, EE. UU y Cuba; un grupo con un alto gasto en el primer nivel, más del 38%, donde se encuentran Bolivia, El Salvador y Jamaica, pero con bajo gasto total per cápita, y un segundo grupo con gasto en el primer nivel de atención como porcentaje del gasto público total en salud que oscila entre 20 y 25%; en este grupo se encuentra Argentina, Barbados, Brasil, Chile, Costa Rica, México y Uruguay.
Conclusiones
- No existe un término universal para definir la APS. Sin embargo, hay consenso en que la APS se refiere a un enfoque integral, preventivo y de promoción de la salud, poniendo un énfasis especial en la participación de la comunidad.
- Independientemente del enfoque, se tiene claro que la APS es el primer punto de contacto con los usuarios y el desarrollo del primer nivel de atención juega un papel muy importante.
- La diversidad de enfoques y definiciones de la APS ha dificultado la medición del gasto, pues no se hay un consenso de las atenciones que debería incluir la APS.
- Si bien uno de los beneficios atribuidos a la APS es la reducción de costos, en los países con políticas sólidas e inversión significativa en APS se observa un aumento del gasto público en salud. Aunque no se puede desconocer que, en los países de ingresos altos que destinan más del 50 % de su gasto a la APS, la proporción de inversión pública puede ser menor, esta situación no puede extrapolarse al resto de los países. En general, el gasto público en salud muestra una tendencia creciente en todos los países estudiados.
- Es evidente que estos países, que presentan los mejores indicadores en cobertura universal y esperanza de vida, son precisamente aquellos que han implementado políticas sólidas y sostenidas, acompañadas de una alta inversión en APS.
- Los países de América Latina y el Caribe han venido desarrollando sistemas de salud con enfoque en APS, con diversos resultados en salud. Se han visto avances en temas de cobertura, pero es claro que aún se presentan dificultades de equidad y acceso en la atención.
Referencias
Almeida G, Artaza O, Donoso N, Fábrega R (2018). La atención primaria de salud en la Región de las Américas a 40 años de la Declaración de Alma-Ata Rev Panam Salud Publica. 2018 Sep 24;42:e104. Spanish. doi: 10.26633/RPSP.2018.104. PMID: 31093132; PMCID: PMC6385857.
Franco, A (2020) Configuraciones, modelos de salud y enfoques basados en la Atención Primaria en Latinoamérica, siglo XXI. Una revisión narrativa* Disponible https://revistas.javeriana.edu.co/files-articulos/RGPS/19%20(2020)/54562510018/
Hanson K, Brikci N, Erlangga D, et al. The Lancet Global Health Commission on financing primary health care: putting people at the centre. Lancet Glob Health 2022; 10:e715–72.doi:10.1016/S2214-109X(22)00005-5
Herrera, L, Carrasco M, Cuba, M, Posenato, L, Bermúdez,C, V (2024). Reformas de atención primaria en América Latina: avances en Brasil, Chile, Colombia, México y Perú. Disponible en: https://www.sciencedirect.com/science/article/pii/S0213911124000888
Organización Mundial de la Salud [OMS]. (2020, 18 de mayo). 73.ª Asamblea Mundial de la Salud. Disponible en: https://www.who.int/es/about/governance/world-health-assembly/ seventy-third-world-health-assembly
Rathe M, Hernández-Peña P, Pescetto C, Van Mosseveld C, Borges dos Santos MA y Rivas L (2022) . Gasto en atención primaria en salud en las Américas: medir lo que importa. Rev Panam Salud Publica. 2022;46:e13. https://doi.org/10.26633/RPSP.2022.13 https://iris.paho.org/bitstream/handle/10665.2/55852/v46e132022.pdf?sequence=5&isAllowed=y
Rojas, I y Gil, R (2021). Estrategias de Atención Primaria en salud en cinco países latinoamericanos. Disponible en : https://www.redalyc.org/journal/559/55971545009/html/
Shaw, R. P., Wang, H., Kress, D., & Hovig, D. (2015). Donor and Domestic Financing of Primary Health Care in Low Income Countries. Health Systems & Reform, 1(1), 72–88. https://doi.org/10.1080/23288604.2014.996413
The Lancet Global Health, 2022. FINANCIACIÓN DE LA ATENCIÓN PRIMARIA DE LA SALUD – CENTRADA EN LAS PERSONAS. Disponible en : https://www.thelancet.com/pb-assets/Lancet/stories/commissions/financing-primaryhealth/Overarching_brief_Spanish-1658827627787.pdf
Autores: Dahiana Palacios y Jairo Humberto Restrepo.
Edición de textos: Jairo Humberto Restrepo
Diagramación: Dahiana Palacios
Las ideas y opiniones aquí expresadas sólo comprometen al GES o a sus autores cuando sean artículos firmados.
