Encuentra aquí la versión en pdf (Cápsula del GES N° 21
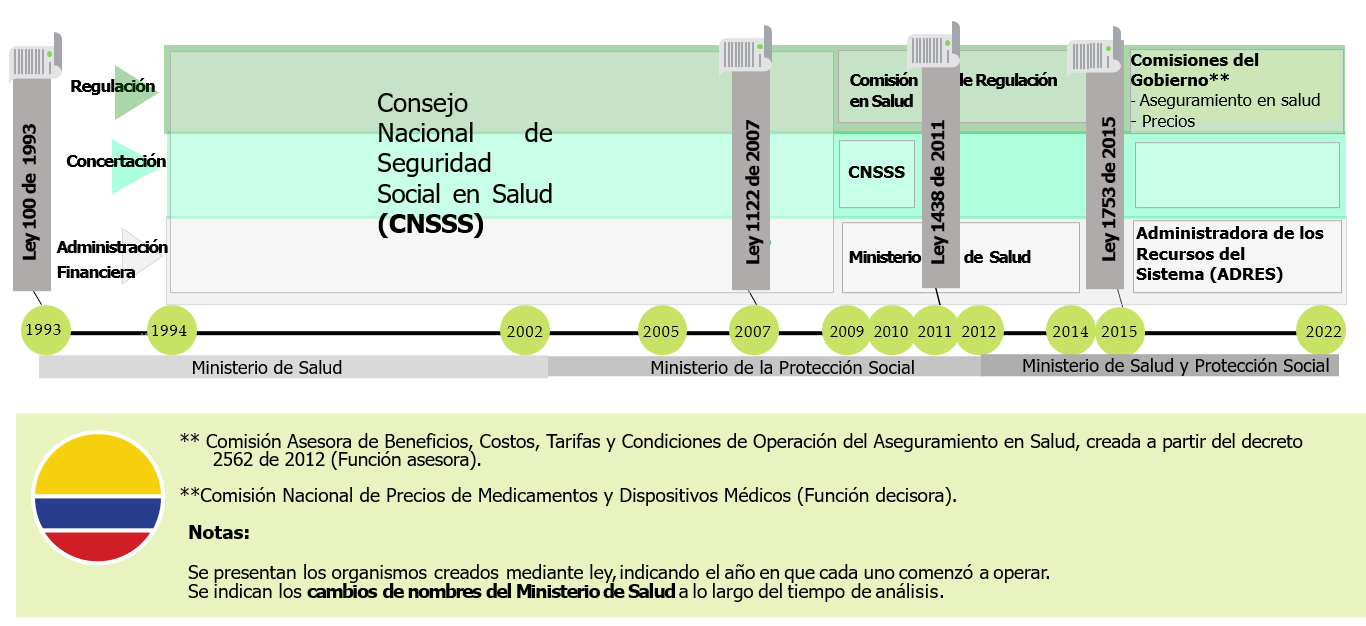
Figura 1. Funciones y organismos de dirección del sistema de salud colombiano 1993-2022
Fuente: Elaboración GES
Aunque existen diferentes definiciones sobre lo que significa la gobernanza, y en ocasiones esta suele asociarse con otros términos, especialmente el de gobernabilidad, en general se reúnen varios elementos sobre una forma de gobierno en la que participan diferentes actores, tanto públicos como privados. Entre las palabras clave o atributos, que hacen parte de las definiciones de la gobernanza, se encuentran: interacción y coordinación entre actores, deliberación y concertación, rectoría, objetivos colectivos, participación, transparencia y rendición de cuentas.
La gobernanza en el sistema de salud puede entenderse en los siguientes términos: “Una forma de gobernar el sistema de salud que se caracteriza por la participación y la coordinación de actores, la toma de decisiones y la implementación de políticas públicas de manera negociada y bajo una rectoría que busca el cumplimiento de un objetivo común: garantizar el derecho a la salud de la población mediante la prestación de los servicios de salud, con eficiencia, suficiencia y calidad” (Restrepo y Zapata, 2021).
Para el caso colombiano, varias aproximaciones sobre la calidad de la gobernanza en el sistema de salud indican que esta es baja y existen debilidades, como la falta de transparencia y de rendición de cuentas y la poca participación y concertación en la toma de decisiones. Luego de un primer estudio del GES (Restrepo y Zapata, 2021), acerca de la gobernanza en el sistema de salud colombiano, en este boletín se realizan algunas aproximaciones para determinar si a partir de la pandemia del COVID-19 se presentan mejoras en la gobernanza en salud. Para ello se acude a información secundaria de carácter cualitativo y se presentan algunos resultados de la encuesta del GES a líderes del sistema de salud, adelantada entre agosto y octubre de 2022.
1. El contexto nacional para la gobernanza en salud
En la medida en que la gobernanza juega un papel crucial en la formulación y ejecución de políticas exitosas, conviene reconocer cuáles son los beneficios que se pueden obtener a partir de una buena gobernanza en el ámbito de la salud. Sobre el particular, se resalta: un mayor gasto público por la mejor gestión de lo público; un mayor esfuerzo de los gobiernos territoriales en el financiamiento y la aplicación eficiente de recursos; la prevención de riesgos y hechos de corrupción; un mejor logro de los objetivos colectivos en salud; mayores niveles de participación ciudadana y de otros grupos de interés, y una mejor rectoría del sistema de salud.
Asumiendo que la deliberación, la participación y la negociación o concertación entre actores constituyen pilares fundamentales de la gobernanza, y teniendo en cuenta el entramado institucional que caracteriza al sistema de salud colombiano, en buena medida la gobernanza se encuentra determinada por la manera como se toman e implementan las decisiones claves para la operación del sistema. Esto implica reconocer los organismos de dirección del sistema, las funciones a su cargo y la manera como se organizan de cara a los atributos de la gobernanza.
En la figura 1 se muestra la evolución de las funciones y los organismos de dirección, desde la creación del sistema en 1993 y hasta 2022, indicando las leyes que han modificado la institucionalidad y la forma como se han ejercido tres funciones propias de la dirección, las mismas que se enmarcan en el análisis de la gobernanza: regulación, concertación y administración financiera. Estas funciones fueron asignadas por la Ley 100 de 1993 al Consejo Nacional de Seguridad Social en Salud, un organismo conformado por catorce miembros en representación de los actores del sistema y que tenía a su cargo la definición del plan de beneficios en salud y de la unidad de pago per cápita, dos variables fundamentales del sistema (GES, 2015).
Al Consejo se le cuestionó su carácter de regulador, la falta de autonomía e independencia (GES, 2007), así que en respuesta a las falencias se creó la Comisión de Regulación en Salud (CRES) para asumir las funciones de regulación mientras se dejaba al Consejo un papel asesor y se trasladaba al Ministerio de Salud la administración financiera. La Comisión fue creada mediante la Ley 1122 de 2007, pero empezó a operar en el año 2009 y se liquidó en el año 2012 (GES, 2015). Sumado a esto, la Ley 1438 de 2011 eliminó el Consejo Nacional, de modo que todas las funciones fueron asumidas por el Ministerio de Salud, y a partir de 2015 se creó la Administradora de los Recursos del Sistema General de Seguridad en Salud (ADRES), la cual adquirió autonomía administrativa y financiera para garantizar el flujo de los recursos y respectivos controles.
En medio de la evolución de estos organismos y de las funciones que asumió el Ministerio, las cuales adelanta en la actualidad a partir de dos comisiones técnicas de carácter gubernamental, prácticamente desapareció la función de la concertación, indispensable para la gobernanza del sistema. Aunque en 2015 se creó una Instancia de coordinación y asesoría como un espacio de diálogo en el sistema, su principal función es realizar recomendaciones al Ministerio, estas no resultan vinculantes y es muy poco el protagonismo que ha tenido durante estos años. De manera que en sentido estricto no existe un espacio de concertación y toma de decisiones que integre a los diferentes actores del sistema.
En esta mirada sobre la estructura y el gobierno del sistema también puede tenerse en cuenta la Comisión Intersectorial de Salud Pública, la cual fue creada a partir de la Ley 1438. Con esta comisión se buscaba acompañar el seguimiento del plan decenal de salud pública, establecido en la misma ley, pero ha operado muy poco, con nueve sesiones registradas en el sitio web del Ministerio hasta 2020, lo que prácticamente significa una reunión por año. Como lo registraron Restrepo y Zapata (2021), si bien la Comisión se creó en 2011, apenas se conformó en 2014, lo cual es una muestra de la falta de voluntad por poner en marcha el mecanismo de coordinación intersectorial.
- La voz de los actores: fortalezas y debilidades de la gobernanza en salud
Para conocer las fortalezas y debilidades de la gobernanza en salud, se consideraron las voces de actores que han estado activos en el sistema antes y durante la pandemia del COVID-19. Con esta finalidad, se tomaron en cuenta los dos foros realizados en el marco de las Jornadas de gobernanza en salud que organizó el Grupo Economía de la Salud de la Universidad de Antioquia, los días 15 y 16 de diciembre de 2020. Además, se retomaron las menciones que hicieron algunos actores durante el foro Gobernanza en salud en medio de la pandemia, realizado en el marco de la iniciativa #UdeA Responde al COVID-19 el 27 de agosto de 2021. Por último, continuando con la mirada de los actores, se presentan las principales recomendaciones que realizaron algunos expertos sobre la gobernanza en el sistema, convocados por el centro de pensamiento Así Vamos en Salud en 2021.. A continuación, intervenciones destacadas de actores:
“La debilidad <…> tiene relación con la descentralización del sistema en sus competencias y en función de las acciones individuales y colectivas. El reto es que se modulen incentivos para que los actores articulen los esfuerzos y acciones hacia un objetivo común”. (German Escobar, jefe de gabinete del Ministerio de Salud y Protección Social).
“La toma de decisiones conjuntas sobre todo en materia de aseguramiento es mínima. Existe una desigualdad en las posiciones de poder que hace muy difícil converger” (María Cristina Lesmes, Secretaría de Salud del Valle del Cauca).
“La rectoría <…> es débil, existe una falta de liderazgos tanto a nivel local como regional y nacional <…> Debe existir voluntad política para crear un organismo de gobernanza (Agamenón Quintero, secretario general de la Asociación Colombiana de Sociedades Científicas).
“Se requiere un pacto o un acuerdo de todos los actores del sistema y consolidar un gran objetivo común, una visión común” (Ana María Vesga, directora ejecutiva Cámara de la Industria Farmacéutica de la ANDI).
“El tema de participación ha ido mermando a lo largo del tiempo, hemos visto desaparecer órganos de participación en el sistema, quedando solo la Instancia Asesora, la cual no ha citado ni una solo vez durante este año 2020” (Olga Lucía Zuluaga, directora ejecutiva de la Asociación Colombiana de Empresas Sociales del Estado y Hospitales Públicos, ACESI).
“La organización en términos de prestación de servicios para enfrentar la pandemia ha sido un buen ejemplo de gobernanza <…> una buena oportunidad retomar esta experiencia” (Carolina Suárez, subdirectora de salud del Departamento Nacional de Planeación, DNP).
“La crisis dejó enseñanzas claves en cómo movilizar recursos y tomar decisiones de manera mucho más rápida y oportuna” (Luis Carlos Ortiz, director ejecutivo de la Asociación Colombiana de Facultades de Medicina, ASCOFAME).
“La rectoría del sistema está a cargo del Ministerio, pero los departamentos y municipios están ausentes en esta rectoría”. “La crisis mostró que teníamos capacidad de articularnos y la oportunidad de rescatar la salud pública” (Julio Rincón, director ejecutivo de la Corporación de Secretarías de Salud Municipales, COSESAM).
“Hay debilidad en la salud pública y carencia de una visión estratégica de futuro <…> las instancias de diálogo social son ocasionales, no sistemáticas, ni se orientan a la solución de problemas de fondo” (María Fernanda Atuesta, presidenta de la Asociación Nacional de Profesionales de la Salud, ASSOSALUD).
“Para consolidar la gobernanza debemos asegurarnos de la calidad de actores que participan en las decisiones y de la calidad de las organizaciones <…> y los estándares éticos que guiarán a los participantes”. (Gustavo Morales, presidente de la Asociación Colombiana de Empresas de Medicina Integral, ACEMI).
“Esto es un asunto de poder, la gobernanza real consiste en controlar e intervenir los fundamentales de mercado para recobrar el poder sobre esos pilares y conseguir acatamiento de los agentes” (Juan Carlos Giraldo, director general de la Asociación Colombiana de Hospitales y Clínicas, ACHC).
“Desde la perspectiva de la pandemia hemos tenido un cierto desastre reflejado por ejemplo en las muertes y el contagio, en la realización de las pruebas, además de las inquietudes de la vacunación <…> el punto positivo fue ganar conciencia de lo importante de la salud pública” (Dionne Cruz, presidenta Asociación Colombiana de Salud Pública).
“Resalto la importancia de trabajar de la mano con la comunidad para responder e implementar direccionamiento sobre la pandemia” (Nelson Avendaño, secretario de Salud y Protección Social Municipio de Guarne, Antioquia. Presidente de COSESAM).
“Con la pandemia, el conocimiento o información se compartió y se dieron entendimientos entre todos. Empezamos a encontrar soluciones a través del compartir conocimiento y puntos de interés conjuntos”. (Pablo Otero, gerente General de Sura EPS).
“En términos de gobernanza hemos tenido grandes aprendizajes y oportunidades <…> algo importante fue reconocernos y encontrarnos permanentemente con la red privada y pública, garantizar la transparencia, la información abierta y la participación” (Manuel González Mayorga. Secretario (e) de la Secretaría Distrital de Salud de Bogotá).
Según los expertos convocados por Así vamos en Salud, se reconoce que no se cuenta con canales apropiados para la interlocución con los niveles territoriales, por lo que falla la rectoría por parte del Ministerio de Salud, que a su vez mantiene una relación de verticalidad. Igualmente reconocen problemas en la coordinación entre los diferentes niveles del sistema y con otros sectores externos a este. Además, los actores de los diferentes sectores trabajan de manera desarticulada y no existe una metodología ni incentivos para lograr la acción colectiva.
Las propuestas o recomendaciones que realizaron los expertos partieron de la base de que se debe realizar una evaluación, medición y reconocimiento de las capacidades institucionales y financieras de los entes territoriales, para conocer cuáles son los aportes que estos pueden hacer a las prioridades del Gobierno central. Adicionalmente, señalan que la autoridad sanitaria central debe propiciar más espacios donde se logre la articulación entre los distintos niveles de Gobierno y los actores que lo conforman (Así Vamos en Salud, 2021). Específicamente, recomendaron las siguientes estrategias:
- Fortalecer las relaciones entre instituciones y actores que influyen en el ecosistema de salud.
- Revivir el Consejo Nacional de Seguridad Social en salud, como un escenario de concertación de políticas operativas del sistema de salud.
- Tomar como referencia las experiencias exitosas de las entidades territoriales.
- Crear un Centro de Ciencias de la Decisión de carácter mixto,
Desarrollar espacios a nivel territorial para la presentación de iniciativas de política pública con el fin de establecer un conjunto de competencias con compromisos de carácter decisorio y vinculante.
- Desarrollar un espacio para compartir experiencias aprendidas durante la pandemia por COVID-19.
- Encuesta del GES a líderes del sistema de salud (2022)
El GES adelantó la encuesta “Gobernanza del sistema de salud colombiano 2022”, dirigida a líderes del sistema. Se trató de una nueva versión de la encuesta desarrollada en el año 2020 (Restrepo y Zapata, 2021), ahora con el propósito de conocer el estado de la gobernanza, y cómo esta se desarrolló o cambió a partir de las lecciones que ha dejado la pandemia del covid-19.
En esta oportunidad fueron convocadas 302 personas de todo el país, quienes por su trayectoria o posición ejercen responsabilidades o liderazgo frente al desempeño del sistema y cuyas opiniones reflejan el sentir de estamentos, gremios o sectores, y que contribuyen a formar la opinión de sus representados y de la ciudadanía. La encuesta se realizó entre el 19 de agosto y el 12 de octubre de 2022, mediante un formulario autogestionado a través de la plataforma Typeform, y fue respondida por 107 líderes del sistema.
Valoración de la gobernanza
La calificación promedio de la gobernanza, en una escala de 1 a 5, fue de 2,6. Esto indica una calificación mala o baja de la gobernanza, un poco superior al dato reportado por la encuesta del GES de 2020, cuando fue de 2,3 (GES, 2021).
La calificación de la gobernanza varía según el sector o estamento al que pertenece el actor que participó en el estudio. Quienes mejor valoraron la gobernanza fueron las organizaciones de pacientes, con un 3,2, y las IPS con un 3,0, mientras que los gremios profesionales (1,7) y las organizaciones comunitarias (2,0) dieron calificaciones más bajas.
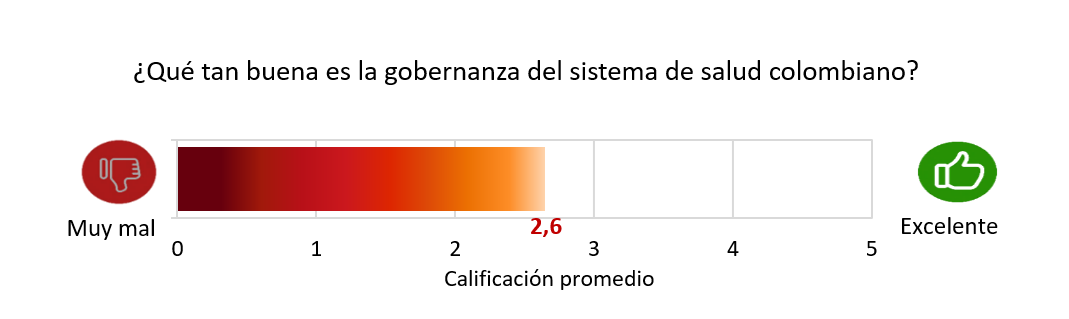
Gráfico 1.Calificación promedio de la gobernanza
Fuente: Elaboración GES.
Para contar con un panorama más completo de la calificación sobre la gobernanza, se preguntó de manera abierta por la fortalezas y debilidades de esta. Respecto a las debilidades, en primer lugar, se mencionó la corrupción en el sistema, seguido de las fallas en la gestión de recursos y las fallas en la participación. Sobre las fortalezas principalmente se mencionaron, la cobertura en salud, la experiencia que ha desarrollado el sistema y la normatividad (ver figura 2).

Figura 2.Debilidades y fortalezas de la gobernanza en salud
Fuente: Elaboración GES
Lecciones de gobernanza durante la pandemia
Como se mencionó anteriormente, la encuesta buscó conocer si la pandemia motivó a los actores del sistema a cambiar o mejorar en la gobernanza, por lo cual se preguntó sobre las funciones con esta y si cada una de ellas mejoró, empeoró o no cambió. Frente a este tema, la función “Toma de decisiones basadas en datos e información” mejoró su desempeño según 55% de los encuestados, seguida de “la visión estratégica” con un 53%, y “Formular normas y marcos regulatorios” con un 51%. Ciertamente, la toma de decisiones basada en datos e información tuvo una mejora debido a que se usaron datos e información para hacer frente a la pandemia del covid-19 y para desarrollar estrategias de control de la enfermedad (ver gráfico 2).

Gráfico 2.Desempeño de funciones del sistema durante la pandemia
Fuente: Elaboración GES
La función peor calificada fue la “Observancia de la transparencia y la rendición de cuentas”, pues solo un 17% de los actores reconoció mejoras, superado por quienes consideraron que esta función empeoró (21%).
Con el mismo nivel de observación se tuvo en cuenta la calificación de los actores sobre la participación o incidencia de los actores en la toma de decisiones durante el COVID-19. Fue así como se obtuvo que el Ministerio de Salud y Protección Social mejoró respecto a este tema, según el 79% de los encuestados. Por su parte el Instituto Nacional de Salud tuvo más visibilidad en la pandemia, por lo cual los actores le reconocieron con un 76%. Los actores que menos participaron en la toma de decisiones fueron los actores políticos con 19% y la industria farmacéutica con un 23%.
Asimismo, para determinar si el país había desarrollado capacidades para enfrentar la pandemia, se pidió a los participantes que indicaran cómo habrían mejorado varias capacidades relacionadas con gobernanza. La capacidad a la que se le otorgó la mayor variación positiva fue al relativa al manejo de riesgos, seguido de infraestructura, equipos y suministro para la atención de pacientes, y en tercer lugar se tiene la opción de gestión y divulgación de la información con un 61%. En contraste, la capacidad o sobre la transparencia en contratación y rendición fue vista más bien como que habría empeorado (ver gráfico 3).
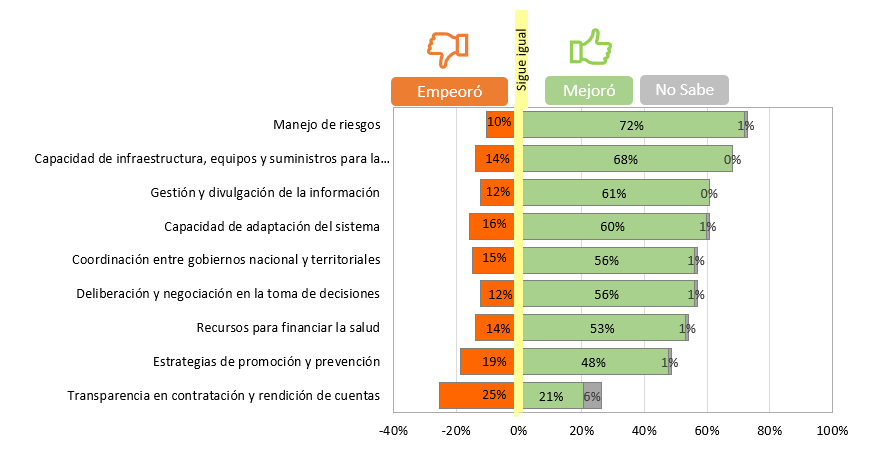
Gráfico 3. Capacidades que ha desarrollado el país para afrontar la pandemia
Fuente: Elaboración GES
Por último, se muestran las acciones propuestas por los participantes en la encuesta para mejorar la gobernanza. Para esto se realizó una pregunta abierta, se organizaron las respuestas a modo de categorías, y se resumieron las explicaciones de los actores, así:
- Coordinación entre actores: mayor coordinación del Estado con los diferentes actores, espacios de coordinación, coordinación interinstitucional, coordinación para la toma de decisiones, coordinación entre actores para la atención en salud.
- Participación: más efectiva y fortalecida. Existencia de una participación de todos los actores, que a su vez incidan en la toma de decisiones del sistema, y que la participación permita llegar a consensos. Que exista un órgano colegiado para la toma de decisiones.
- Control: fortalecer la vigilancia y control, además controlar la pérdida de recursos, controlar la corrupción y controlar la prestación de servicios.
- Recursos Financiero: Mayor transparencia en el manejo de los recursos. Algunas respuestas sobre este tema fueron: “Asignación y flujo de recursos basado en resultados en salud”, “reformas para garantizar el flujo directo de recursos a los prestadores de salud”, “los recursos cumplan con lo destinado”
- Luchar contra la corrupción: sanciones reales y oportunas para los responsables de la prestación de los servicios.
- Construcción de confianza: los diferentes actores deben relacionarse mejor para construir confianza y así poder avanzar en temas de coordinación, etc.
- Información: información para toma de decisiones, mejorar la disponibilidad y calidad de la información, integración de toda la información, mejorar los sistemas de información existentes “Simplificar, unificar y hacer funcional el sistema de información del sistema”. “Un sistema de información eficiente y articulado, que permita la identificación y trazabilidad de todo usuario”.
Conclusiones y propuestas
Considerando la información proveniente en fuentes secundarias y de la nueva encuesta del GES, se mantiene que la gobernanza en el sistema de salud colombiano es débil. A pesar de la existencia de algunas instancias que implicaban la participación y la coordinación, en la práctica no han conllevado a la concertación entre todos actores ni a la toma de decisiones de manera colectiva. Por esta razón, los actores insisten en que es importante contar con un espacio en el cual se integre la voz de todos los actores para la toma de decisiones, pero que sus acuerdos y participación sean reales, es decir, que no
Según la mención de los actores aquí citados, se puede anotar que las principales debilidades de la gobernanza en el sistema son: la falta de una visión compartida y de largo plazo; la toma de decisiones no se da de manera participativa ni vinculante con los diferentes actores que influyen en el sistema; no existe un órgano formal de participación para los actores; no existen incentivos para trabajar de manera articulada entre actores; falta contar con una asignación clara de roles, falta resolver las dificultades en la inspección, vigilancia y control del sistema, y la abundante normatividad que resulta contradictoria. Los relativos a transparencia, participación e integridad son los más débiles.
Sobre las estrategias para mejorar la gobernanza, los actores proponen principalmente una estrategia de coordinación real entre actores, una participación más efectiva y fortalecida y un mejor sistema de vigilancia y control, entre otros.
Respecto a las lecciones aprendidas durante la pandemia se tienen principalmente algunas decisiones que se tomaron de manera conjunta con los actores, se compartió conocimiento entre diversos actores y se pudo contar con algo de información abierta. Además, se tenía una visión estratégica sobre cómo controlar la expansión de la enfermedad y establecer acciones para la vacunación contra el COVID. La crisis también mostró que era posible trabajar de manera articulada, compartiendo información y conocimientos para salvaguardar la salud pública. La pandemia hizo notar la importancia de tomar decisiones consultando el conocimiento o basándose en evidencia.
Una evidencia de las mejoras durante la pandemia son las que los actores reconocieron en la encuesta, como: mejora en el desempeño de funciones como la toma de decisiones basadas en datos e información, la visión estratégica, y la formulación de normas y marcos regulatorios. También se deben señar las mejoras en las capacidades o atributos como el manejo de riesgos, y la capacidad de infraestructura.
Finalmente, la pandemia visibilizó la participación e incidencia o liderazgo de actores como el Ministerio de Salud y Protección Social y el Instituto Nacional de Salud.
Referencias
Así Vamos en Salud. (2022). Construyamos nuevos paradigmas de salud y protección social. Capítulo 2, Gobernanza, institucionalidad y participación social. Tomado de https://www.asivamosensalud.org/salud_y_proteccion_social
Atuesta, M. F. Giraldo, J. C. Morales, G. Ortiz, L. C. Rincón, J. Suárez, C. (diciembre, 2020). Sergio Silva (Moderador). Foro II. Jornadas de gobernanza en salud. Universidad de Antioquia, Grupo Economía de la Salud-GES.
Avendaño, N. Cruz, D. González Mayorga, M. Otero, P. (agosto, 2021). Jairo Humberto Restrepo (Moderador). Foro III. Reflexiones COVID-19, Gobernanza en salud en medio de la pandemia. Universidad de Antioquia. https://www.youtube.com/watch?v=F59pVKCggUY&t=6477s
Escobar, G. Lesmes, M. C. Quintero, A. Vesga, M. A. Zuluaga, O. L. (diciembre, 2020). Jaime Cardona (Moderador). Foro I. Jornadas de gobernanza en salud. Universidad de Antioquia, Grupo Economía de la Salud-GES. https://www.youtube.com/watch?v=mBtszwE6xrA&t=1377s
Grupo de Economía de la Salud -GES (2015). Transición en el sistema de salud colombiano. Observatorio de la Seguridad Social, No. 30.
——– (2007). Reforma a la regulación en salud en Colombia: del Consejo Nacional a la Comisión de Regulación. Observatorio de la Seguridad Social, No. 16.
Restrepo, JH y Zapata, OL (2021). Desafíos de la gobernanza en salud en Colombia: Una mirada con actores del sistema de salud. Centro de Investigaciones y Consultorías, Facultad de Ciencias Económicas, Universidad de Antioquia.
Autores: Jairo Humberto Restrepo y Natalia Arias
Edición de textos: Jairo Humberto Restrepo y Natalia Arias
Las ideas y opiniones aquí expresadas sólo comprometen al GES o a sus autores cuando sean artículos firmados.

